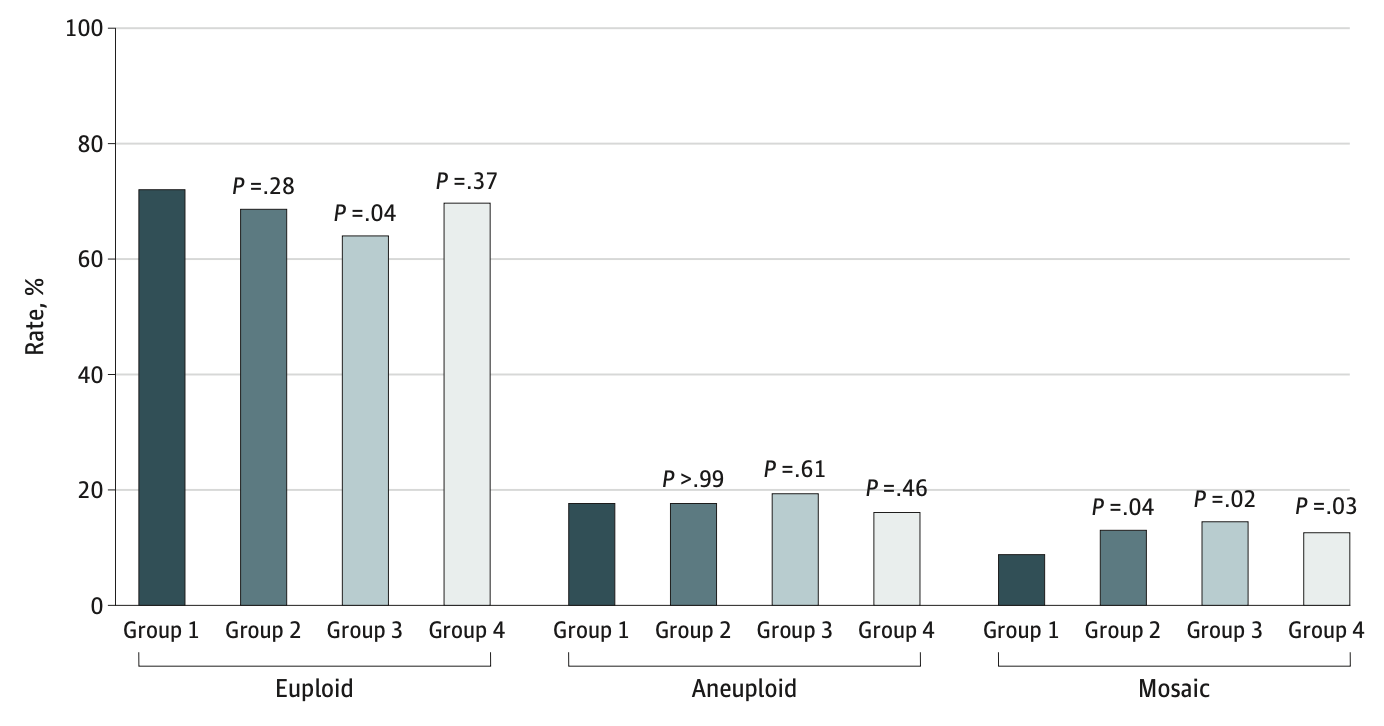2024年4月1日,山东大学生殖医学与子代健康全国重点实验室/妇儿与生殖健康研究院陈子江院士团队在JAMA Network Open (中科院1区,5年IF 11) 发表了题为“Excessive Exogenous Gonadotropins and Genetic and Pregnancy Outcomes After Euploidy Embryo Transfer: A Secondary Analysis of a Randomized Clinical Trial”的研究论文。山东大学妇儿与生殖健康研究院颜军昊教授、李艳教授为该论文的共同通讯作者。副研究员倪天翔、副主任医师周炜和硕士研究生刘颖博是该论文的共同第一作者。山东大学为第一作者和通讯作者单位。
研究背景
目前我国不孕不育率高达18%,并持续走高,加重了当下严峻的人口问题。辅助生殖技术成为治疗不孕症的主要手段。目前我国每年出生ART婴儿30余万,约占出生人口的3%。辅助生殖干预的安全性问题引发了广泛关注。
在体外受精(IVF)过程中,促性腺激素(Gn)是控制性超促排卵(COH)的主要药物,有研究发现高浓度Gn水平可能会对卵母细胞及早期胚胎的染色体分离过程产生负面影响,增加胚胎非整倍体率的发生风险,从而影响胚胎发育和妊娠结局。本团队2018年的一项回顾性研究纳入了1088个胚胎植入前非整倍体检测(PGT-A)周期及3219枚胚胎,并未发现外源性Gn总剂量与胚胎非整倍体率及冻胚移植后活产率之间存在显著相关性。其他研究也有类似的结论。
考虑既往研究人群的异质性以及检测技术的局限性等问题,本团队旨在借助随机对照临床试验(RCT)人群高同质性的优势,探究不同剂量的外源性Gn和不同的刺激持续时间对预后良好不孕妇女胚胎染色体倍性、助孕结局以及妊娠期和新生儿并发症的影响,为临床合理应用外源性促性腺激素提供证据支持。
研究方法
本研究是对2017年7月至2018年6月进行的一项大型多中心RCT的二次分析(N Engl J Med,2021),原研究评估了预后良好的不孕症夫妇接受或不接受PGT-A的累积活产率。本研究选择了原始随机对照临床试验中的PGT-A 组进行二次分析,共纳入了接受 PGT-A检测的603名预后良好的不孕症女性,根据使用外源性促性腺激素的总剂量和持续时间,我们将这些患者分为四组:第1组(≤1500 IU,<10天)、第2组(≤1500 IU,≥10天)、第3组(>1500 IU,<10天)和第4组(>1500 IU,≥10天)。将第 1 组作为对照组。比较胚胎染色体倍性、助孕结局和妊娠期及新生儿并发症的发生率。
研究结果
本研究对603对夫妇共计1809枚胚胎的二代测序结果进行了分析。以第1组(8.8%)作为对照组,第2组(13.0%)、第3组(14.5%)和第4组(12.6%)的胚胎嵌合体率均显著升高(第2组:aOR=1.69,95%CI=1.09-2.64,P=0.02;第3组:aOR=1.98,95%CI=1.15-3.40,P=0.01;第4组:aOR=1.60,95%CI=1.07-2.38,P=0.02)。而Gn总剂量或刺激持续时间与胚胎非整倍体率之间没有显著相关性。并且与第1组相比(85.3%),第2组(73.5%)、第3组(67.7%)和第4组(74.2%)的累积活产率显著下降,且均具有统计学差异(P<0.05)。此外,第2组的低出生体重儿明显多于第1组(9.5% vs 2.2%,P=0.007),而其他产妇和新生儿结局在各组间未见明显差异。
研究结论
在预后良好的不孕妇女中,高剂量和长时间的卵巢刺激可能会增加胚胎嵌合率,降低整倍体胚胎移植后的累积活产率,但与胚胎非整倍体率无关。在体外助孕周期中使用外源性促性腺激素需谨慎。在可能的情况下,应考虑尽量减少促性腺激素的总剂量并限制刺激时间,以改善胚胎结局和提高活产率。
本研究受国家重点研发计划、国家自然科学基金、山东省重点研发计划等项目的资助。
原文链接:https://jamanetwork.com/journals/jamanetworkopen/fullarticle/2816889